Relación bidireccional.
El sueño y la epilepsia tienen una relación bidireccional por varios mecanismos. La falta de sueño es uno de los principales desencadenantes de epilepsia. La epilepsia con mal control fragmenta el sueño y deteriora su calidad. La mayoría de los fármacos antiepilépticos producen insomnio o fragmentan el sueño. Todo ello contribuye a las consecuencias cognitivas de la epilepsia. 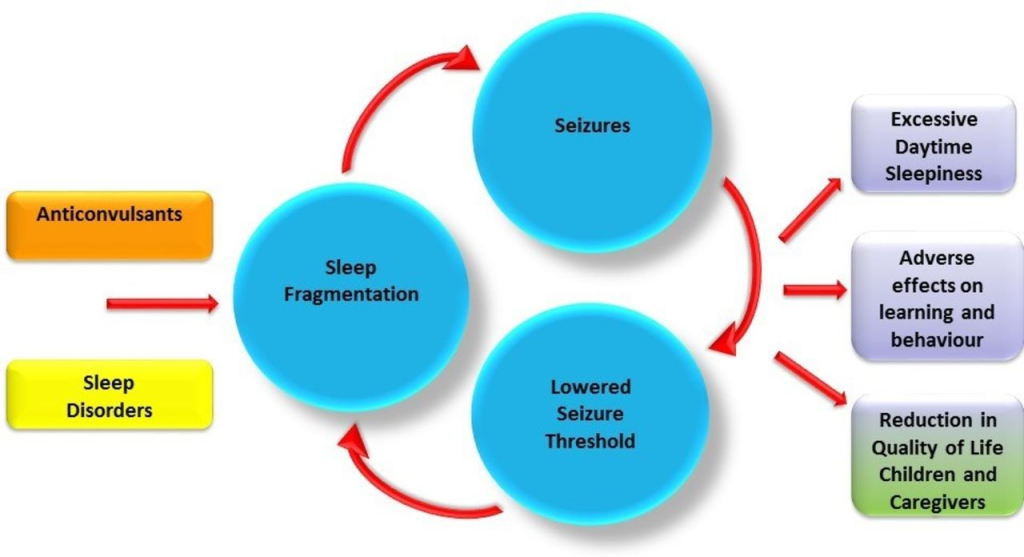
Epilepsia y ciclo sueño-vigilia.
El cerebro tiene dos situaciones funcionales, la vigilia y el sueño. Distintos tipos de epilepsia se distribuyen de forma desigual en función del momento del dia. Las fases del sueño son menos proepileptógenas cuanto más profundo es el sueño, excepto el sueño REM, que es anti antiepiléptico.
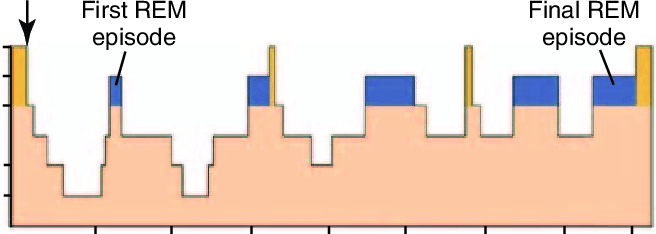
En términos generales la estructura del sueño tiende a acumular la mayor parte del sueño profundo en la primera mitad de la noche, mientras que la mayor parte de los despertares, sueño superficial y el sueño REM se encuentran en la segunda parte de la noche. Es por esto que las crisis epilépticas tienden a acumularse en la segunda mitad de la noche, mientras que las parasomnias se presentan en la primera mitad (durante el sueño profundo).
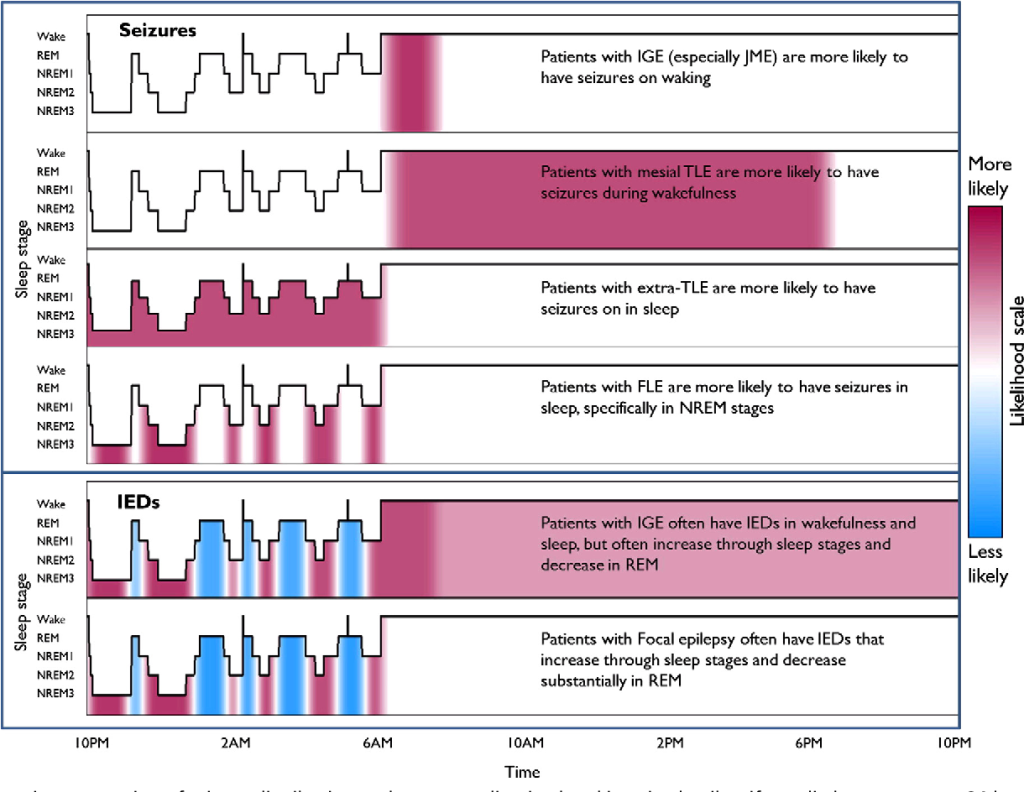
Síndromes epilépticos relacionados con el sueño.
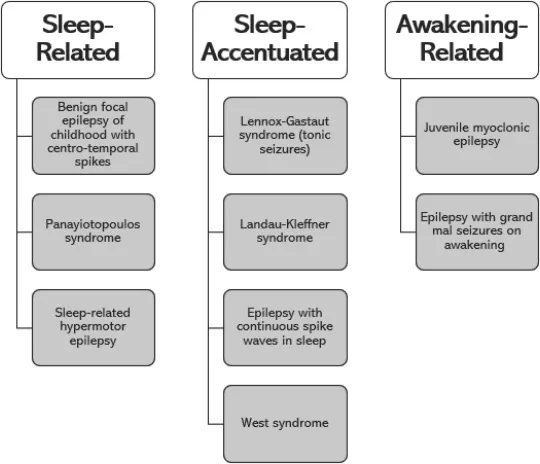
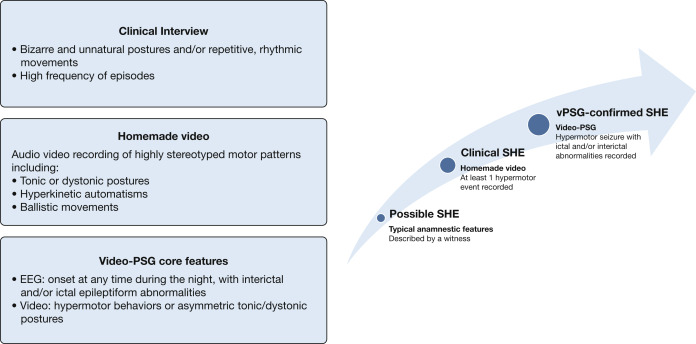
Epilepsia hipermotora relacionada con el sueño (Sleep-related Hypermotor Epilepsy-SHE).
Epilepsia Rolándica.
Síndrome de Panayitopoulos.
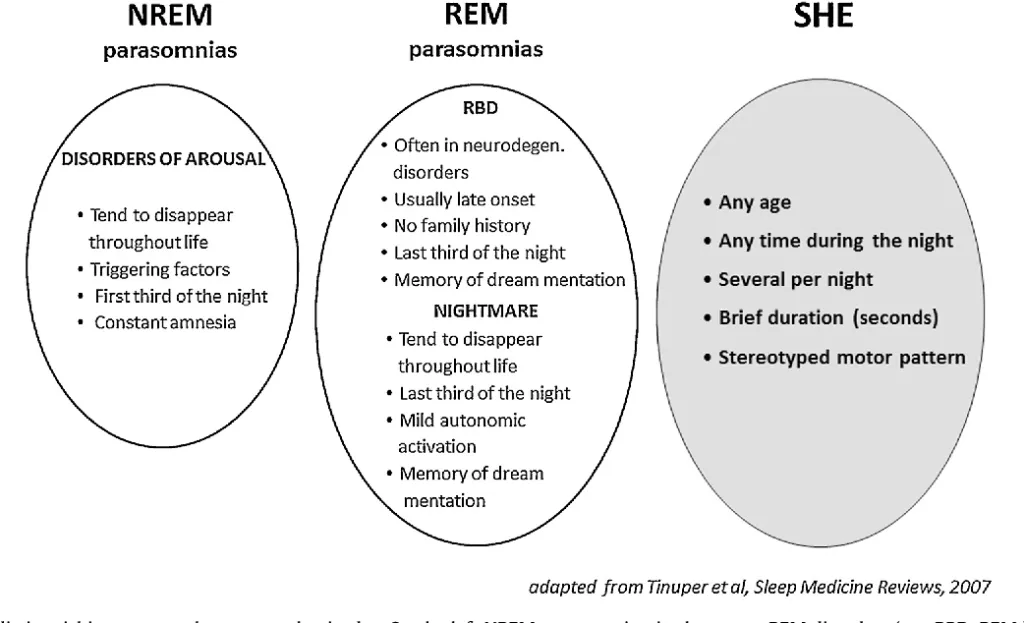
Diagnóstico diferencial de las epilepsias del sueño y las parasomnias.
EEG con privación de sueño.
Indicaciones para un EEG con privación de sueño:
- Falta de colaboración del paciente. En niños pequeños o con problemas de conducta, la imposibilidad para que guarden reposo durante la realización de un EEG basal imposibilita su valoración por la presencia de artefactos de movimiento. A través de un EEG con privación de sueño se puede facilitar que se queden dormidos para que el registro no presente artefactos.
- Necesidad de registrar un tramo de sueño. Existen determinadas epilepsias en las cuales se produce un fenómeno de activación durante determinadas fases del sueño (en particular el sueño superficial y la interfase sueño-vigilia), de forma que el EEG en vigilia es tipicamente normal, pero la epilepsia aparece cuando se registra el sueño. La privación de sueño facilita el registro de un tramo de sueño y permite estudiar ambos estados funcionales de forma breve. En caso de crisis durante la noche o durante la siesta, o en los momentos de interfase (quedarse dormido, despertar), puede ser preferible realizar un EEG con privación de sueño para valorar la actividad cerebral durante éste.
- Activar una epilepsia subyacente. La privación de sueño, independientemente de que el paciente se quede dormido durante el procedimiento, es un desencadenante de crisis epilépticas, porque incrementa la posibilidad de que se tengan crisis cuando no se ha producido un descanso adecuado. De la misma forma, también incrementa la probabilidad de registrar hallazgos intercríticos significativos. Tras un EEG basal normal, y ante la sospecha fundada de epilepsia, el EEG con privación de sueño incrementa la probabilidad de diagnóstico.